Епідуральна анестезія
Визначення епідуральної анестезії
Епідуральна анестезія (КПК) - одна з регіональних наркозів і застосовується для зняття болю на певних ділянках тіла. В основному це застосовується, коли в цій області тіла потрібно проводити операцію. Крім того, епідуральну анестезію можна використовувати для забезпечення свободи від болю протягом перших кількох днів після операції.
Термін епідуральна анестезія походить від грец. Слова "Peri" = "поруч, навколо" і "dura" = "hard" відносяться до анатомічної області, на якій повинен діяти препарат: Це робиться за допомогою голки або тонкої трубки в кімнаті навколо важко Шкіра спинного мозку вводиться навколо.
Цей простір називається епідуральним простором і знаходиться в безпосередній близькості від хребта.
Область, в якій вимикається відчуття болю, залежить від анатомічної точки проколу на спині: Для усунення відчуття болю в області верхньої частини живота, ін’єкція на рівні (верхнього) грудного відділу хребта та для наркозу ніг ін’єкція в область ( нижній) поперековий відділ хребта необхідний.
Наскільки болючою є епідуральна анестезія?
У разі епідуральної або епідуральної анестезії робиться ін’єкція тонкою голкою для місцевої анестезії. Зазвичай це найболючіша частина процедури. Місцевий анестетик розподіляється в області проколу, а також у більш глибоких шарах.
Після короткого часу опромінення та консультації з пацієнтом відбувається фактична пункція, щоб оніміти область, яку потрібно оперувати. За допомогою цієї пункції пацієнт повинен "лише" відчувати тиск і більше не боліти.
У разі важких анатомічних захворювань кісток в області хребта може знадобитися кілька спроб досягти бажаної ділянки. Однак це робиться лише при адекватній місцевій анестезії. Якщо голка для ін’єкцій торкається кісткових тіл хребців під час проколу, може виникнути короткий біль. Мета - доставити анестетик безпосередньо в область навколо корінців спинного нерва. Оскільки голкою також можна коротко торкнутися голки, в області, що подається цим коренем, може виникнути «електричне відчуття» або «поколювання».
Можливі також короткі м’язові посмикування. Ця процедура є дуже безпечною стандартною процедурою в наркозі. Тим не менш, відповідальний анестезіолог докладно пояснить процес та можливі ускладнення кожному пацієнту.
Області застосування
Що стосується грижі диска, то епідуральна анестезія застосовується як можлива больова терапія. Це слід враховувати перед операцією!
На відміну від таблеток для зняття болю, епідуральна анестезія діє лише локально на уражені нервові корінці і не обтяжує кровообіг усього організму. Під час тривалості дії можуть вивільнятися больові спазми в м’язах і судинах. Це часто призводить до болю грижі диска!
За певних обставин можна навіть розглянути тривале застосування епідуральної анестезії. Для цього лікар з'єднує катетер в епідуральному просторі з лікарським насосом, імплантованим під шкіру. Таким чином можна вводити цільові, на основі потреб дози препарату.
Епідуральна анестезія також є кращою в ортопедії та гінекології. Але урологічні втручання можна проводити також за допомогою епідуральної анестезії (КПК).
Епідуральна анестезія може бути корисною альтернативою, особливо для важкохворих або літніх пацієнтів. На відміну від звичайного загального наркозу, весь кровообіг не піддається стресу, а лише бажані нервові корінці.
Типові анестетичні ускладнення, такі як Затримка дихання трапляється значно рідше. Деякі пацієнти також дуже бояться загальної анестезії та пов'язаної з цим втрати контролю.
Часто виконувані операції з використанням КПК в основному:
- Використання штучних колінних суглобів (=> колінний протез)
- Використання штучних тазостегнових суглобів (=> тазостегнових протезів)
- Операції на легенях
- Операції в області живота, печінки, підшлункової залози, стравоходу та багато іншого.
- Кесарів розтин (Кесарів розтин) і природне народження
Епідуральна анестезія при грижі грижі
В принципі, можна зробити епідуральну або епідуральну анестезію навіть у випадку з грижею дисків. Це пропонують спеціальні практики (наприклад, фахівці з нейрохірургії) або лікарні, деякі також амбулаторно.
Метою є введення знеболюючих ліків і, за необхідності, кортизону безпосередньо в область, де пошкоджений міжхребцевий диск тисне на нерви, що виходять із спинномозкового каналу. Це полегшує біль і при додаванні кортизону запалюється також запальна реакція.
Однак це не стосується причини, а саме здавлення (тиску) пошкодженого міжхребцевого диска на нерви. У разі виникнення грижі диска, пацієнти обов'язково повинні звернутися за консультацією до сімейного лікаря та, якщо необхідно, фахівця з ортопедії, нейрохірургії або хірургії хребта щодо різних варіантів лікування.
У вас грижа диска? - Тоді дізнайся про це Наслідки грижі диска
Епідуральна анестезія при кесаревому розтиніУ випадку кесаревого розтину (кесаревого розтину) зазвичай рекомендується спінальна анестезія, оскільки це забезпечує швидший початок дії.
Однак епідуральна або епідуральна анестезія також є однією з усталених стандартних процедур, які часто застосовуються в акушерстві. Епідуральна анестезія є вигідною, якщо епідурально розташований катетер (PDK) вже введений до або під час акушерської больової терапії. Потім можна досягти достатньої дози вчасно, щоб епідуральна анестезія могла бути використана для запланованого кесаревого розтину.
Ви збираєтесь зробити кесарів розтин? - Тоді наступні статті можуть вас зацікавити:
- Спинальна анестезія під час кесаревого розтину
- Кесарів розтин за запитом
- Біль після кесаревого розтину
виконання
Епідуральна анестезія проводиться в стерильних умовах. Це означає, що лікар повинен зробити а хірургічна дезінфекція руки і всі матеріали, що контактують з тілом пацієнта (особливо голка), повинні бути стерильними - тобто гарантовано без накопичення патогенів. Крім того, область навколо місця проколу замаскована стерильною тканиною, яка залишає на місці проколу вільний отвір.
На початку епідуральної анестезії лікар відчуває два остисті відростки хребта на спині сидячого пацієнта - при якій висоті хребта це відбувається залежить від висоти, на якій процедура проходить пізніше. Наприклад, для операції у верхній частині живота пальпуються остисті відростки нижнього грудного відділу хребта. Після того, як знайдене таким чином місце пункції було знову дезінфіковано, під шкіру між двома остистими відростками спочатку вводять місцеве знеболююче засіб. Потім так звану голку Туохі вставляють у так званий епідуральний простір там же через різні шари шкіри та частини зв’язкового апарату хребта - звідси і назва епідуральна анестезія.
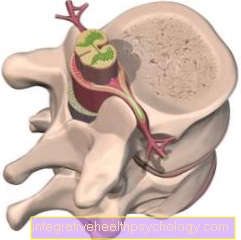
Епідуральний простір - це простір, багатий жировою тканиною та судинами, що оточує спинний мозок та його захисне покриття, менінги. Щоб визначити правильну глибину проникнення, лікар вставляє шприц з рідиною на голку перед тим, як вставити голку, і під час введення чинить незначний тиск на шприц. Як тільки опір помітно зменшується, лікар знає, що він проколов необхідні шари шкіри та зв’язок і що кінчик голки зараз знаходиться в епідуральному просторі. Місцевий анестетик, такий як Бупівакаїн можна вводити в епідуральний простір. Це поширюється вгору та вниз в епідуральному просторі і розвиває його нудотний ефект через приблизно 20-30 хвилин у відповідних ділянках тіла.
Потім голку Туохі можна видалити, а місце проколу можна поставити пластирами, тим самим закінчивши епідуральну анестезію. Однак, можливо, також існує можливість просунути невелику пластикову трубку в епідуральний простір через порожнисту внутрішню частину голки.
Цей так званий катетер може залишатися у пацієнта цілими днями і, таким чином, пропонує можливість тривалого пригнічення болю за допомогою епідуральної анестезії. Насос, підключений до катетера, забезпечує рівномірне надходження ліків. За певних обставин пацієнта можна навіть доручити самостійно керувати насосом, щоб він міняв дозу введеного препарату залежно від поточної інтенсивності болю, що, зокрема, служить метою раннього відновлення рухливості пацієнта і, таким чином, протидіє розвитку жорсткості суглоба та подібних ускладнень. може.
Епідуральну анестезію зазвичай проводять незадовго до операції. Це відбувається в безпосередньому зв’язку з подальшими підготовками до операції з боку анестезіологічної групи, наприклад. застосування ЕКГ та моніторинг рівня кисню в крові.
Опіоїди для епідуральної анестезії
Епідуральна або епідуральна анестезія зазвичай не проводиться як разова процедура (лише одна ін'єкція). Набагато частіше після проколу встановлюють і фіксують тонкий пластичний катетер, який також може бути використаний для введення ліків після операції.
Таким чином, пацієнти можуть мати можливість приймати епідуральну анестезію під контролем пацієнта (PCEA). Це "больовий насос", в якому вказуються індивідуальні дози, загальна доза та час блокування. Пацієнт може повторно дозувати себе за необхідності.
Загалом до місцевого знеболюючого препарату (місцевого знеболення) часто додають опіоїди (сильні знеболюючі). Це економить місцеві анестетики. Це означає, що здатність до руху менше або зовсім не обмежена. Таким чином, тоді пацієнт може безпечно ходити. Однак всі пацієнти з приєднаною ФДК (епідуральний катетер) або під час та після епідуральної анестезії повинні вставати лише після консультації з лікарем та / або медсестрами.
Коли не слід проводити епідуральну анестезію?
У наведеному нижче списку містяться протипоказання до застосування епідуральної анестезії (КПК). В окремих випадках, однак, завжди потрібно уточнити з анестезіологом, наскільки є сумніви щодо виконання КПК. КПК не слід використовувати з:
- Порушення згортання крові
- Інфекції / шкірні захворювання в області ін’єкції
- Важкі серцево-судинні захворювання
- Анемія (так звана гіповолемія)
- Підвищення внутрішньочерепного тиску
Детальніше по темі: Xarelto®
Чи є альтернативи епідуральної анестезії?
Епідуральна анестезія застосовується і діє Спинальна анестезія тісно пов'язані. При всіх втручаннях нижче реберної дуги епідуральну анестезію легко замінити спінальною анестезією. Також з Больова терапія Спинальна анестезія застосовується в дні після операції. Однак тут ризик втрати церебральної рідини та інфекцій вищий при постійному введенні лікарських препаратів, саме тому слід віддати перевагу КПК (епідуральна анестезія).
Якщо немає специфічних протипоказань, всі операції, які можна проводити під епідуральною анестезією, також можна проводити в загальний наркоз зробити.
Чим відрізняється спинальна анестезія?
Обидві процедури належать до регіональних процедур анестезії, близьких до спинного мозку, і можуть використовуватися "лише" як часткова анестезія або в поєднанні із загальним наркозом / загальним наркозом.
Основна відмінність епідуральної або епідуральної анестезії (ПДА) від спинальної анестезії - це місце пункції (місце пункції). У разі спинальної анестезії пункцію необхідно проводити в області нижнього поперекового відділу хребта між двома хребцями. Це необхідно, тому що компактний спинний мозок поширюється на перехід між першим і другим поперековими хребцями. Щоб цього не пошкодити, ін’єкцію проводять між третім та четвертим чи четвертим та п’ятим поперековими хребцями.
У цій області вже немає компактного спинного мозку, лише корінці спинномозкових нервів. Ці ниткоподібні структури промиваються навколо так званої спинномозкової рідини (вода мозку / нервова вода). При введенні в цю область (спинальна анестезія) ці нервові корінці не травмуються, оскільки вони рухаються в нервовій воді і не травмуються голкою, оскільки під час проколу вони відступають через змінених умов тиску.
У разі епідуральної або епідуральної анестезії, ін'єкційна голка "лише" просувається вперед між двома листами твердих оболонок в області хребта. Це означає, що знеболюючий засіб можна вводити безпосередньо на рівні ділянки, яку потрібно знеболити. При епідуральній анестезії, на відміну від спинальної анестезії, невеликий катетер часто вставляється і фіксується. Ліки для зняття болю можна також давати після операції.
народження

Важливою областю застосування епідуральної анестезії є народження Дар - як природне народження, так і народження Кесарів розтин. Місце пункції вибирається в області нижнього поперекового хребця, тобто приблизно на тому рівні, на якому стрункі люди можуть відчувати верхній край своїх тазових кісток. Епідуральна анестезія застосовується лише тоді, коли процес народження чітко почався.
В принципі, вагітним жінкам рекомендується народжувати без епідуральної анестезії, якщо це можливо. Однак якщо жінка відверто бажає епідуральної анестезії, це завжди буде здійснюватися. Місцевий анестетик зазвичай дозують таким чином, щоб досягти помітного, але не повного зменшення болю.Це має перевагу, ніж Праця не є повністю паралізованим, що ускладнить і продовжить процес народження.
До переваг епідуральної анестезії під час пологів можна віднести не тільки ефективне пригнічення болю, але й те, що мати стає свідком пологів під час кесаревого розтину, на відміну від загальний наркоз. Епідуральна анестезія також корисна, якщо кесарів розтин або використання присоски або щипців повинні бути необхідними в процесі пологів, оскільки це можна розпочати негайно завдяки наркозу, який вже відбувся.
Ускладнення
Падіння артеріального тиску:
Можливим ускладненням епідуральної анестезії є падіння артеріального тиску, оскільки місцева анестезія викликає розширення судин. Це може бути в запаморочення і висловлюють дискомфорт.
Падіння артеріального тиску відбувається, серед іншого, тому що нормально співчутливий Нервові волокна відповідають за звуження судин (звуження судин). Під час епідуральної анестезії ці нервові волокна блокуються.
Натомість переважає "противник" нервової системи, а саме Парасимпатична нервова система. В результаті кровоносні судини розширюються (вазодилатація) і артеріальний тиск падає.
В якості побічного ефекту може спостерігатися перегрів та почервоніння уражених ділянок шкіри. Щоб запобігти падінню артеріального тиску, можна організувати подачу рідини через вену.
Однак таку ситуацію, як правило, ефективно запобігають постійним контролем артеріального тиску та прийомом засобу підтримки кровообігу. Якщо доза занадто висока, а протизаплідний засіб занадто сильний, лікареві може знадобитися призначити вам трудові агенти або - у випадку повної анестезії - слід застосовувати відсмоктуючий дзвіночок та щипці.
Головний біль:
Ще одним ускладненням епідуральної анестезії є головний біль. Головні болі після епідуральної анестезії виникають внаслідок найменшої небажаної травми важкої Шкіра спинного мозку (Лат.: Dura mater). Так можуть невеликі суми Мозкова вода (Лат. Liquor cerebrospinalis) втеча і сильний, т. Зв "Постпункційний головний біль" причина. Особливо страждають молоді. Сьогодні ви можете зменшити ризик виникнення цього побічного ефекту, використовуючи спеціальні тонкі голки (атравматичні голки) бути мінімізованим. По можливості слід підтримувати суворий постільний режим у плоскому положенні лежачи після епідуральної анестезії.
Обмежена мобільність:
Крім чутливих нервових волокон, частково блокуються і рухові нервові волокна. У разі епідуральної анестезії поперекового відділу це можна зробити М'язи ніг або таза бути заблокованим ненадовго.
Затримка сечі:
Заблокувавши Парасимпатична нервова система, затримка сечі (затримка сечі) може спостерігатися в деяких випадках. Постраждалі не можуть випорожнити сечовий міхур на короткий час, незважаючи на повну повноту. Часткове, повинно пройти а Сечовий катетер покласти полегшення.
Сверблячий:
Багато пацієнтів страждають від неприємного свербежу в місці проколу, особливо коли вводили опіати на додаток до місцевої анестезії.
У рідкісних випадках епідуральна анестезія може призвести до небезпечних для життя ускладнень.
Незважаючи на зазвичай проведене профілактичне внутрішньовенне введення рідини, існує ймовірність масового падіння артеріального тиску. У гіршому випадку може статися колапс кровообігу із зупинкою серця. Особливо ризикують пацієнти із звуженими коронарними артеріями (Гострий коронарний синдром) або інші захворювання серця.
Якщо анестетик випадково вводиться в систему крові, Судоми або спостерігаються алергічні реакції.
Якщо епідуральна анестезія виконана правильно, ризик травми спинного мозку практично виключається! Це є Спинний мозок як би не було травмовано, завжди є ризик Параплегія.
Як правило, німецькі клініки забезпечують оптимальні, стерильні умови для епідуральної анестезії. Якщо це не так, бактерії та віруси можуть потрапити через місце проколу в нервову систему і, можливо, загрожують життю Менінгіт (Лат.: Менінгіт) тригер.
Дуже рідко анестезіолог може помилково ввести анестетик через тверду шкіру спинного мозку в спинний простір. Така «тотальна спінальна анестезія» - це небезпечний для життя стан, який с Дихання та зупинка серця йде рука об руку. Необхідно вжити негайних заходів.
Занепокоєння батьків щодо того, що лікарські засоби, які вводяться під час епідуральної анестезії, можуть завдати шкоди дитині, досі не були чітко підтверджені, а також однозначно не відмінені. Наскільки частини активних інгредієнтів, які вводяться під час епідуральної анестезії, потрапляють у кров дитини і виникають такі негативні наслідки, як падіння Частота пульсу може викликати залишається незрозумілим. З іншого боку, напруга в шийці матки, яке знижується епідуральною анестезією, у поєднанні з пригніченням болю та скорочень, може розцінюватися як сприятливе для дитини.
Моторика кишок
Термін «кишкова моторика» означає здатність кишечника рухатися. The симпатична нервова система надає гальмуючий вплив, тому моторика кишечника знижується. Навпаки, це заохочує парасимпатична нервова система моторику.
За допомогою епідуральної анестезії симпатичні нервові волокна в основному оніміють. Це виключає гальмуючий вплив на кишечник - підвищується моторика.
В принципі, це завжди працює посилене травлення рука в руці. Таким чином, епідуральну анестезію можна застосувати, наприклад, Пацієнти з хронічним запором, які стимулюють травлення. Тим не менш, епідуральна анестезія сама по собі не є варіантом лікування хронічного запору або кишкового паралічу (лат. Ileus). Натомість підвищення моторики кишечника слід розглядати як побічний ефект, який може бути бажаним.
Щоб зробити прокол легше, пацієнта просять максимально зігнути спину в сидячому положенні; часто говорять про "Котячий горб". Альтернативно, епідуральна анестезія також може бути застосована в бічному положенні. Подальше використання спрею дезінфікуючим засобом на спині часто сприймається як холодне, але не незручне. Щоб знайти правильне місце пункції, лікар відчуває анатомічні структури на спині, особливо тіла хребців Хребет. Для того щоб зробити введення пункційної голки максимально безболісним, є відповідна ділянка шкіри Місцева анестезія приголомшений. Потім лікар просуває пункційну голку вперед до так званого епідурального простору. Тут знаходиться препарат, т. Зв. Місцеве знеболення (Наркотики), що приносить свободу від болю. Крім того, a сильне знеболення (Опіоїд) вводили.
Після вилучення голки епідуральна анестезія в принципі не мала болю протягом короткого часу оперативні втручання гарантовано. Можна говорити про т. Зв. "Один постріл". Як правило, проте доцільно вставити кінець тонкої пластикової трубки (катетера) в епідуральний простір. Місцеві анестетики та опіоїди можуть постійно подаватися за допомогою цього катетера за допомогою насоса. Перевага перед Один постріл полягає в тому, що безперервне введення забезпечує постійну свободу від болю навіть у дні після операції.
Весь об'єкт Епідуральна анестезія (КПК) зазвичай займає не більше десяти хвилин. Як правило, це не сприймається як особливо болісне.
Початок усунення болю починається через кілька хвилин.
Примітка: епідуральна анестезія
Відчуття болю і відчуття температури завжди одночасно. Лікар кілька разів просить пацієнта вказати, чи все ще він може сприймати подразник холодної пляшки з розпилювачем і може таким чином забезпечити вимкнення больового відчуття без встановлення больового подразника. Перша ознака ефективності епідуральної анестезії - прогрівання ніг пацієнта.
По мірі подальшого прогресування ліків відбувається втрата дотику та відчуття тиску, а потім нарешті м'язи виходять з ладу - у випадку ПДА для операції на коліні це означає, що ноги вже не активно рухливі.
Хоча з a загальний наркоз пацієнт провітрюється машиною і знаходиться без свідомості, ці дві функції не порушуються при епідуральній анестезії. Однак поєднання ПДА та загальної анестезії є звичайною практикою (т. Зв. "Комбінована анестезія") і, нарешті, але не в останню чергу, найбільше прихильний сам пацієнт, оскільки він не хоче свідомо переживати події під час операції. Перевага комбінованої анестезії полягає в тому, що це тягар для кровоносної системи Знеболюючі засоби можна зберегти (див. див Загальні знеболюючі побічні ефекти). Це особливо важливо для пацієнтів із важкими раніше існуючими захворюваннями легенів або серця (наприклад, ішемічна хвороба серця, Серцева недостатність, Інфаркт, Серцева аритмія, ХОЗЛ, астма).
Що відбувається після застосування епідуральної анестезії?
У дні після операції система КПК щодня перевіряється анестезіологом. Точка входу катетера, покритого пластиром, спостерігається за ознаками зараження, і насос може бути заправлений медикаментами.
Інформація: Налаштування перидурального катетера
Метою щоденного контролю є дозування знеболювального засобу за консультацією з пацієнтом настільки високою, що є свобода від болю, але дозування настільки низьке, що м'язова робота (тобто активна рухливість) не обмежується. Це має особливе значення у випадку операції в області ніг, щоб можна було забезпечити ранню мобілізацію.
Це з'єднання пояснює коли почуття повертається у відповідну область тіла: Мета - досягти стану відразу після операції, при якій пацієнт сприймає відчуття тиску при дотику до області тіла, але не біль. Технічно та фармакологічно цей стан зазвичай може бути досягнутий протягом години - однак це не повинно приховувати, що на практиці часто важко досягти цієї тонкої межі між відчуттям дотику та свободою від болю.
Велика користь для всіх Регіональна процедура наркозу (Епідуральна анестезія, Спинальна анестезія) Крім оптимальної терапії болю, переваги, що виникають внаслідок ранньої мобілізації, полягають у тому, що: коротша тривалість перебування в лікарні, менший ризик розвитку тромбів (тромбоз, Легенева емболія) і виразки лежачого тиску (Виразка тиску) та більший комфорт пацієнта.
Насоси дозволяють пацієнту, відповідно до власних потреб, постійно приймати ліки (т. Зв Базальний показник) також застосовувати знеболюючі препарати за допомогою катетера (т. зв Болюсне введення). Кількість болюсної дози та час, який повинен лежати між двома болюсними дозами, заздалегідь встановлює лікар на приладі - це дозволяє уникнути випадкового передозування пацієнтом.
Цю форму больової терапії можна застосовувати, навіть якщо вона не пов’язана з операцією. Тут катетер також розміщують за описаним вище методом і його можна залишити на місці до декількох місяців. Сфери застосування є, наприклад, пригнічення родового болю або лікування серцевого болюСтенокардія).