Мієлографія
Синоніми
Контрастне відображення спинномозкового каналу (син. Спинномозковий канал).
визначення
Мієлографія - це інвазивна (тілесно травматична) діагностична рентгенівська процедура для уточнення болю в спині, якщо є підозра, що причина скарг пов’язана з тиском (здавленням) спинного мозку (мієлон) або спинного / спинного нервів та інших сучасних Візуальні тести, такі як магнітно-резонансна томографія (МРТ) спини, недостатньо для постановки діагнозу.
Принцип мієлографії полягає в тому, щоб показати просторові умови для спинного та спинного мозку / спинальних нервів шляхом введення рентгеноконтрастної речовини в спинномозковий канал (субарахноїдальний простір).
Будь ласка, прочитайте нашу сторінку Діагностика болю в спині.

вказівка
Різні захворювання Хребет може спричинити проведення мієлографії. Усього їх спільного - це підозра на пошкодження нервів у спинномозковому каналі. Переважно це хвороби в контексті загального процесу старіння (дегенеративні захворювання хребта) хребта, що порівняно з ознаками зносу суглобів великих тіл (Остеоартрит коліна, Остеоартрит стегна) ти можеш бачити.
Про це також читайте Діагностика захворювань хребта.
Розширення кісток, матеріал міжхребцевого диска та зв'язкові структури в спинномозковому каналі можуть призвести до посилення звуження спинномозкового каналу (Спинальний стеноз). До певного ступеня звуження нервові волокна звикають до обмеженого простору. Однак у якийсь момент простір настільки тісний, що відбувається пошкодження нерва, пов'язане з тиском, що помітно при болях, слабкості та дискомфорті в руках або ногах.
В інших випадках також може спостерігатися ізольоване звуження в області одного або декількох вихідних отворів корінця нерва (нейрофораменний стеноз). Спинномозкова трубка не тисне в цілому, а лише окремі спинномозкові нерви / спинальні нерви. Залежно від того, які нерви спинного мозку уражені, можуть виникати симптоми болю в спині, які передаються на ногу або руку (Лумбоашіалгія, Цервикообрахіалгія).
У всіх цих випадках мієлографія може надати подальшу діагностичну допомогу, якщо незважаючи на одну Магнітно-резонансне дослідження поперекового або шийного відділів хребта (МРТ) повинні залишатися незрозумілими. Мієлографія часто використовується для планування масштабів операцій у спинальній хірургії (Спинний зрощення, Декомпресія).

- Спинний мозок
- Спинальний стеноз
- Тіла хребців
- Міжхребцевий диск
підготовка
Перед одним Мієлографія деяка підготовка необхідна. Лікар зобов’язаний ретельно інформувати пацієнта про тип та необхідність обстеження. Він також повинен повідомити його про загальні та специфічні для втручання ризики. Пацієнт, у свою чергу, повинен дати письмову згоду на мієлографію щонайменше за добу до обстеження. Кров також беруть не пізніше, ніж за день до обстеження і, перш за все, контролює ті показники крові, які важливі для нормального згортання крові. Всі препарати для розрідження крові (наприклад, ЯКS 100 ®, Плавікс ®, Godamed ® необхідно своєчасно припинити (приблизно 7 днів), щоб уникнути підвищеного ризику кровотечі.
Найчастіше перед проведенням мієлографії доступний звичайний рентген хребта. Це дозволяє лікарю визначити найкращий доступ до хребта для ін’єкції рентгеноконтрастної речовини.
В анамнезі хворого потрібно шукати такі захворювання щитовидної залози, як одне Гіпертиреоз (Гіпертиреоз), тому що надходження йоду з йодовмісної контрастної речовини в іншому випадку призведе до небезпечного обміну речовин метаболізмом щитоподібна залоза може прийти.
Важливо також заздалегідь уточнити, чи є алергія на йод оскільки алергічна реакція на контрастну речовину виражена Циркуляторний шок може спричинити (анафілактичний шок).
З міркувань гігієни пацієнт видається в день Мієлографія надіти хірургічну сорочку. Крім того, встановлюється внутрішньовенний доступ. В основному це використовується для того, щоб можна було швидко давати ліки та рідини через вену у разі алергічних реакцій чи інших реакцій кровообігу.
Проведення самої мієлографії проводиться в рентгенологічному відділенні клініки.
Процедура мієлографії
Мієлографія зазвичай робиться в області поперекового відділу хребта.
Пацієнт сидить або лежить. У положенні сидячи його просять нахилитися вперед і розтягнути нижню частину спини до лікаря. У положенні лежачи ноги повинні бути підтягнуті, щоб також досягти згорбленого положення спини. Цей тип зберігання поширює тіла хребців на частини в задній частині. Це полегшує лікарю потрапити в спинномозковий канал між остистими відростками хребців.
Потім визначається висота проколу. Лікар орієнтується тут на рентген поперекового відділу хребта, відчутні знахідки остистих відростків і на типові анатомічні умови (орієнтири), такі як висота гребеня клубової кістки. Потім шкіру ретельно дезінфікують.
Підготовлена таким чином, сама пункція не сприймається пацієнтом як болюча. При бажанні місце пункції можна пронумерувати через дуже тонку голку з місцевим знеболюючим засобом перед проколом.
Після проколу лікар штовхає мієлографічну голку (канюлю) у бік спинномозкового каналу (спинномозкового каналу). Лікар визнає, що спинномозковий канал досягається зворотним потоком нервової води (ліквору). Невелику кількість нервової води часто віддають в лабораторію для подальшого дослідження.
Під час пункції не слід очікувати травми спинного мозку. Спинний мозок як структурний підрозділ закінчується на рівні І-ІІ Поперекові хребці. Внизу окремі нерви спинного мозку, вільно плаваючи в нервовій воді спинного мозку (cauda equina), продовжуються у напрямку до отворів для виходу нервів у нижній частині поперекового відділу хребта, призначеної для них. Під час проколу спинномозкової трубки нерви спинного мозку легко витісняються голкою. Травми нервів немає.
Потім вводять 10-20 мл водорозчинної рентгеноконтрастної речовини. Він розподіляється в спиномозковій трубі (міцна трубка) і протікає навколо нервів спинного мозку, поки вони не покинуть хребет через свої отвори для виходу нерва. Вихід нервів спинного мозку також протікає навколо на короткий розріз. Там, де є кістковий, міжхребцевий диск або інші звуження, потік контрастної речовини перенаправляється або переривається.
Після введення контрастної речовини роблять рентгенівські знімки:
- Класична рентгенографія поперекового відділу хребта спереду (а.п.) та збоку: ширина та простір простору спинного мозку показані на основі розподілу контрастної речовини. Нервовий відділ спинного мозку виступає як поглиблення контрастної речовини.
- Косий рентген поперекового відділу хребта, що лежить праворуч і ліворуч: На цих знімках добре видно виходи спинномозкових нервів зі спинномозкового каналу.
- Функціональні зображення поперекового відділу хребта при згинанні вперед і назад (бічні зображення). Ці рентгенівські знімки дозволяють зробити заяву про те, наскільки перегинання вперед і назад верхньої частини тіла має вплив на просторові умови в спинномозковому каналі. Наприклад, під час профілактики (антифлексия / нахил) міжхребцевий диск може чітко випинатися в бік простору спинного мозку і викликати нервові болі, тоді як у прямому положенні він виглядає зовсім непомітним. У клінічній картині стенозу спинномозкового каналу з нестабільністю хребта, з іншого боку, стає очевидним повний ступінь звуження спинномозкового каналу та скупчення нервів, особливо, коли пацієнт зігнутий назад (ретрофлексія / відкидання).
- Myelo - КТ: Це комп'ютерна томографія (КТ) після мієлографії. Цей процес зображення в поперечному перерізі в поєднанні з ін'єкцією контрастної речовини дає найбільш детальні зображення для оцінки стенозів спинномозкового каналу та тиску на нерв. Через сильний контраст після ін’єкції нерви можуть відділятися від інших видів тканини з міліметровою точністю. Тривимірне зображення також можна створити за допомогою Myelo-CT.
- Мієло - МРТ: Тут після мієлографії проводять МРТ поперекового відділу хребта.
Після мієлографії пацієнта повертають до палати. Щоб уникнути постійних головних болів через тимчасово змінених умов тиску у водному просторі нерва (лікворовий простір), постільний режим потрібно підтримувати протягом 24 годин. Крім того, слід пити багато, щоб втрати нервової води компенсувалися якомога швидше.
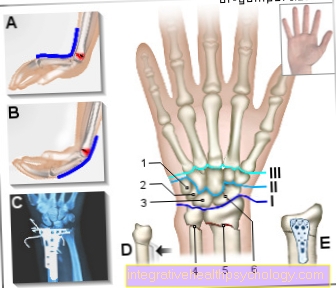
- Нервова коренева гілка L4
- Нервова коренева гілка L5
- Вихід кореневого нерва S1
- Спинномозкова трубка з нервовою рідиною та нервами спинного мозку / спинномозкові нерви
Мієлографія шийного відділу хребта
Мієлографія використовується для уточнення багатьох різних скарг в області спинномозкового каналу. При огляді шийного відділу хребта (шийного відділу хребта) ці скарги часто проявляються в області верхніх кінцівок (руки, плечі). Пацієнт часто скаржиться на випромінюючий біль, параліч і оніміння. Поширеною причиною цих симптомів є маси (стенози спинномозкового каналу) в області шийного відділу хребта. Це здавлює і дратує навколишні структури (особливо нерви). Ці маси часто виникають при грижі диска, пухлинах та інших травмах спинного мозку. Кісткові зміни в області хребта можуть також защемляти нервові корінці і звужувати вивідні отвори нерва. За допомогою ін’єкційного контрастного речовини в мієлографії ці маси можна чітко відмежовувати від навколишніх структур і поставити діагноз. У рідкісних випадках під час мієлографії шийного відділу хребта контрастну речовину вводять безпосередньо в область шиї замість поперекового відділу.
Мієлографія поперекового відділу хребта
Крім обстеження шийного відділу хребта, мієлографія може бути також використана для діагностики скарг в області поперекового відділу хребта. Пацієнти часто повідомляють про подібні симптоми (іррадіюючий біль, параліч, оніміння), але це відбувається головним чином у Нижня кінцівка (ноги) та тазова область. І в цьому випадку причиною цих скарг часто є маса в області спинномозкового каналу, які здавлюють і дратують навколишні нерви. Вводячи контрастний агент, ці маси можна чітко відрізнити від навколишніх структур і поставити діагноз. Можливі космічні місця можуть виникнути через грижі дисків, пухлин, зміни кісток або подальших травм спинного мозку.
Виконання мієлографії

А Мієлографія в основному використовується в Поперековий відділ хребта здійснено.
Пацієнт з Сидіння або лежача мієлографія. У положенні сидячи його просять нахилитися вперед і розтягнути нижню частину спини до лікаря. У положенні лежачи Мієлографія ноги повинні бути втягнуті, щоб досягти також горбатого положення. Цей тип зберігання поширює тіла хребців на частини в задній частині. Це полегшує лікарю потрапити в спинномозковий канал між остистими відростками хребців.
Потім визначається висота проколу. Тут лікар зорієнтується на рентгенограмі Поперековий відділ хребта, відчутні результати остистих процесів, а також типові анатомічні умови (орієнтири), такі як висота гребеня клубової кістки. Потім шкіру ретельно дезінфікують.
Підготовлена таким чином, сама пункція не сприймається пацієнтом як болюча. При бажанні місце пункції можна пронумерувати через дуже тонку голку з місцевим знеболюючим засобом перед проколом.
Після проколу лікар штовхає мієлографічну голку (канюлю) у бік спинномозкового каналу (спинномозкового каналу). Лікар визнає, що спинномозковий канал досягається зворотним потоком нервової води (ліквору). Невелику кількість нервової води часто віддають в лабораторію для подальшого дослідження.
Поранення спинного мозку саме по собі пов'язане з Мієлографія не очікувати. The Спинний мозок як структурний підрозділ закінчується на рівні І-ІІ Поперекові хребці. Окремі нерви спинного мозку проходять внизу, вільно плавають у нервовій воді спинного мозку (Cauda equina), продовжуйте в напрямку позначених отворів для виходу нерва в нижній області поперекового відділу хребта. Під час проколу спинномозкової трубки нерви спинного мозку легко витісняються голкою. Травми нервів немає.
Потім вводять 10-20 мл водорозчинної рентгеноконтрастної речовини. Це розподіляється в трубі спинного мозку (Дуральна трубка) і обтікає нерви спинного мозку, поки вони не покинуть хребет через свої отвори для виходу нерва. Вихід нервів спинного мозку також протікає навколо на короткий розріз. Там, де є кістковий, міжхребцевий диск або інші звуження, потік контрастної речовини перенаправляється або переривається.
І все-таки ін'єкція контрастної речовини буде Рентген підготували:
- Класична рентгенографія Поперековий відділ хребта Спереду (з.п.) та збоку: Ширина та просторові умови простору спинного мозку показані на основі розподілу контрастної речовини. Нервовий відділ спинного мозку виступає як поглиблення контрастної речовини.
- Косий рентген поперекового відділу хребта, що лежить праворуч і ліворуч: На цих знімках добре видно виходи спинномозкових нервів зі спинномозкового каналу.
- Функціональні зображення поперекового відділу хребта при згинанні вперед і назад (бічні зображення). Ці рентгенівські знімки дозволяють зробити заяву про те, наскільки перегинання вперед і назад верхньої частини тіла має вплив на просторові умови в спинномозковому каналі. Наприклад, під час профілактики (антифлексия / нахил) міжхребцевий диск може чітко випинатися в бік простору спинного мозку і викликати нервові болі, тоді як у прямому положенні він виглядає зовсім непомітним. У клінічній картині стенозу спинномозкового каналу з нестабільністю хребта, з іншого боку, стає очевидним повний ступінь звуження спинномозкового каналу та скупчення нервів, особливо, коли пацієнт зігнутий назад (ретрофлексія / відкидання).
- Myelo - CT: Це Комп'ютерна томографія (КТ) після мієлографії. Цей процес зображення в поперечному перерізі в поєднанні з ін'єкцією контрастної речовини дає найбільш детальні зображення для оцінки стенозів спинномозкового каналу та тиску на нерв. Через сильний контраст після ін’єкції нерви можуть відділятися від інших видів тканини з міліметровою точністю.
Слідом за Мієлографія пацієнта повертають до палати. Щоб уникнути постійних головних болів через тимчасово змінених умов тиску у водному просторі нерва (лікворовий простір), постільний режим потрібно підтримувати протягом 24 годин. Крім того, слід пити багато, щоб втрати нервової води компенсувалися якомога швидше.
- Нервова коренева гілка L4
- Нервова коренева гілка L5
- Вихід кореневого нерва S1
- Спинномозкова трубка з нервовою водою і Спинальні нерви / Спинальні нерви
Чи може мієлографія проводитись амбулаторно?
Мієлографія зазвичай робиться на стаціонарній основі. Це пояснюється тим, що пацієнтів потрібно контролювати не менше 4 годин після обстеження та необхідності постільного режиму. Залежно від пацієнта, також може знадобитися одноденне спостереження.
Тим не менше, все більше клінік пропонують мієлографію як амбулаторний діагноз. У цьому випадку пацієнта необхідно попередньо повідомити про можливі фактори ризику та інформацію. Антикоагулянтні препарати слід скасувати за кілька днів до обстеження у більшості пацієнтів. Крім того, пацієнт повинен прийти на призначення тверезо. Після обстеження та чотиригодинного спостереження пацієнту заборонено керувати автомобілем або керувати машинами.
Біль
Мієлографія - рутинна процедура з низьким рівнем ризику. Лише введення контрастного речовини в поперекову область (між L3 і L4) може становити ризик для пацієнта.
Рідкісне ускладнення - це виникнення болю під час огляду, що виникає внаслідок травми нервових волокон під час проколу мієлографічною голкою. Пацієнти часто повідомляють про головні болі та болі в спині. Крім того, пошкодження нерва також може спричинити порушення чутливості та параліч. Залежно від пацієнта симптоми можуть зберігатися протягом декількох днів після обстеження, але в більшості випадків вони стихають повністю.
Головні болі також можуть бути наслідком додаткового виведення рідкої рідини під час обстеження. Знижений вміст ЧСС компенсує розширення судин, що постачають мозкові оболонки, що викликає у пацієнта головні болі.
Контрастні засоби
Мієлографія зазвичай проводиться за допомогою рентгенівських променів. Щоб краще відокремити спинний мозок від навколишнього простірного спирту, в останній вводять йодовмісні контрастні речовини. Це створює більш сильний контраст між спинним мозком і лікворним простором. Таким чином, можливі просторові вимоги можуть бути краще представлені.
Тому проведення мієлографії неможливо при відомій алергії на речовини, що містять йод. Існує ризик виникнення сильних алергічних реакцій. Крім того, перед обстеженням слід завжди перевіряти функціональність щитовидної залози, оскільки йод є важливою вихідною речовиною для вироблення тиреоїдних гормонів.
Ускладнення
Ускладнення мієлографії дуже рідкісні. Найпоширенішим «ускладненням» є тимчасовий головний біль. Можуть виникнути серйозні ускладнення:
- Післяопераційна кровотеча: У гіршому випадку, якщо пошкоджено кровоносну судину, можлива кровотеча в спинномозковий канал (епідуральна гематома), що може пошкодити нерви спинного мозку.
- Травма нерва: Неправильне розміщення голки мієлографії може травмувати вихідні спинномозкові нерви. Вони не можуть уникнути голки, оскільки вони більше не плавають у нервовій воді. Можуть спричинити біль, розлади чутливості та параліч.
- Інфекція: Поширення мікробів (бактерій) може спричинити як поверхневе, так і глибоке зараження спинномозкових структур (міжхребцевих дисків, хребців, спинного мозку). У гіршому випадку це може призвести до запалення спинного мозку (менінгіту).
- Постійна втрата нервової води: Якщо місце пункції мембрани спинного мозку (дура) не закривається само собою, як зазвичай, нервова вода може постійно просочуватися назовні. Тоді часто потрібне хірургічне втручання із закриттям отвору.
- Алергічна реакція: Алергічна реакція на контрастну речовину, в крайньому випадку, може призвести до алергічного шоку (зупинка серця).
- Дисфункція щитовидної залози: Поглинання йоду в рентгеноконтрастному середовищі в щитовидну залозу може призвести до небезпечного гіпертиреозу в певних випадках.