Спинальна анестезія
Визначення спинальної анестезії
Спинальна анестезія (СПА) є однією з регіональних наркозів і застосовується для усунення больового сприйняття на певних ділянках тіла. Спинальна анестезія застосовується в основному тоді, коли в цій області тіла потрібно проводити операцію.
Детальніше по темі: Провідна анестезія
При спинальній анестезії анестетик (так званий місцевий анестетик) вводиться в безпосередню близькості від хребта за допомогою голки. В анатомічному відношенні точне розташування називається спінальним простором. Цей простір розширює довжину всього хребта, а також містить нервову воду (Лікер). Область, в якій відчуття болю вимкнено, залежить від анатомічної точки проколу на спині: Для усунення больових відчуттів у нижній частині живота, ін’єкція на рівні (середнього) грудного відділу хребта та для наркозу ноги ін’єкція в область Поперековий відділ хребта необхідний.
Області застосування
Спинальну анестезію надають перевагу в ортопедії та гінекології. Але урологічні втручання (урологія) також можна проводити за допомогою SPA.
Часто виконуються операції з використанням спинальної анестезії, в основному:
- Операції на нижніх кінцівках
- Операції в області стегна
- Операції в області паху
- Операції в нижній частині живота
- Кесарів розтин і природні пологи
- Операції на сечівнику та сечовому міхурі
Спинальна анестезія при народженні
Спинальна анестезія відіграє все більш важливу роль у пологах і все більше замінює КПК. Спинальна анестезія застосовується для зняття болю під час пологів або перед кесаревим розтином. Їх перевага перед загальним наркозом полягає в тому, що пацієнти не сплять навіть під час кесаревого розтину. Це часто просять майбутні матері, оскільки вони неохоче переспають процес народження і хочуть тримати свою дитину на руках відразу після народження.
Застосування спинальної анестезії вважається менш болісним порівняно з КПК, оскільки вставлена тонка голка. Якщо діє спінальна анестезія, пацієнти не відчувають ні нижньої частини живота, ні ноги. Крім того, тонус м’язів знижений, так що ноги не можна рухати за бажанням. Деякі пацієнти спочатку вважають це дуже незвичним і незручним. Однак ефект зменшується через кілька годин після наркозу і чутливість поступово повертається. Підводячи підсумок, спінальна анестезія на даний момент є найбільш корисним неінвазивним знеболюючим засобом для пологів, оскільки це також пов'язане з відносно невеликими ризиками.
Спинальна анестезія під час кесаревого розтину
Оскільки спинальна анестезія є а широко застосовується анестезуючий метод при операціях на нижній частині живота або області паху також є операцією Кесарів розтин у Німеччині загальна ознака для Пацієнт позбавлений болю за допомогою спинальної анестезії щоб переконатися, що. Разом з Епідуральна анестезія (PDA) - це найпоширеніший метод знеболення при кесаревому розтині плановий кесарів розтин а також т. зв поспішний кесарів розтинде дитина протягом півгодини слід народитися, часто проводити під спинальним наркозом. Тільки Екстрений кесарів розтин з можливою загрозою життю дитини чи матері обумовлена, як правило, швидшою готовністю до операції Показання до загальної анестезії представляти.
The Спинальна анестезія під час кесаревого розтину порівняно з іншими анестезуючими процедурами деякі переваги. Завдяки техніці цієї процедури виникають наслідки свободи від болю та розслаблення м’язів Розслаблення м’язів, швидше, ніж при КПК або загальній анестезії. Також вони більш яскраво виражені які менше ускладнень засоби. Крім того, Глибина спінальної анестезії дуже добре теж після закінчення операції контроль і потрібно менш місцевий анестетик ніж із КПК.
Крім того, інші переваги вступають у дію при використанні спеціально під час кесаревого розтину. З одного боку, мати це отримує народження власної дитини. Це може здатися вторинним, але для більшості жінок пологи є одним із них найважливіші та вражаючі моменти їхнього життя 9-місячне очікування закінчується і для них Обличчя матері-дитини вперше мати тримає свою дитину на руках Ключовий момент. Крім того, дитина отримує немає обтяжливих доз на Знеболюючі препарати вводиться. Не можна недооцінювати той факт, що в регіональні анестезуючі процедури Як і при спинальній анестезії, ймовірність ускладнень у дитини чи матері нижча, ніж при загальній анестезії. Це пов'язано з невелика кількість системних препаратів і останнє, але не в останню чергу, тому що Пацієнт прокинувся є дихає самостійно і присутні власні захисні рефлекси організму є. В цілому спінальна анестезія є популярним методом наркозу, що застосовується при кесаревому розтині. Як правило, наркоз має місце без проблем і пропозиції хороша свобода від болю з меншою кількістю побічних ефектів і ускладнень.
Як проводиться спинальна анестезія?
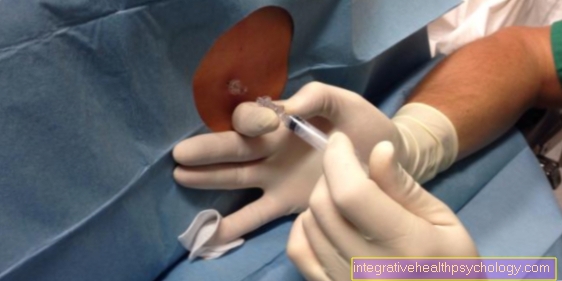
Спинальну анестезію зазвичай застосовують незадовго до операції. Для проколу пацієнт може прийняти лежаче або сидяче положення. Пацієнта просять надати т.зв.Котячий горб«Для цього потрібно максимально зігнути спину; Це покликане збільшити відстань між окремими тілами хребців.
Щоб місце проколу було стерильним, на спину розпилюють дезінфікуючий засіб. Пальпація тіл хребців дозволяє лікареві знайти правильну ділянку пункції на спині. Перед тим, як ввести голку для проколу, відповідну ділянку шкіри місцево знеболюють значно тоншою голкою. Таким чином, застосування спинальної анестезії зазвичай не сприймається як болісне.
Голка для проколу просувається на кілька сантиметрів нижче рівня шкіри до спинного простору. Тут вводять місцевий анестетик, тобто препарат, який робить його безболісним.
На відміну від введення катетера, який залишається на більш тривалий проміжок часу, ця методика називається "Один постріл". Введення такого тонкого пластичного катетера, як це відбувається у випадку встановлення перидуарного катетера, використовується для постійного постачання місцевого анестетика під час більш тривалих хірургічних процедур. Ще одна перевага порівняно з одним знімком полягає в тому, що безперервне введення ліків забезпечує звільнення від болю навіть у дні після операції.
Загалом установка спинальної анестезії зазвичай займає не більше десяти хвилин.
Час від введення місцевого анестетика до початку дії займає лише кілька хвилин. Щоб перевірити, чи спрацьовує спинальна анестезія, пацієнта просять оцінити подразник на холод. Зазвичай це встановлюється розпиленням дезінфікуючого засобу на ноги. Оскільки чутливість температури та больові відчуття однаково відключаються місцевою анестезією, невдача відчуття подразника холоду автоматично означає, що ця область також нечутлива до болю.
При поєднанні спинальної анестезії та загальної анестезії СПА виконується спочатку, оскільки пацієнт може дати лікаря інформацію про відчуття температури у разі подразника холоду.
Тривалість спинальної анестезії
Якщо проводити звичайно, установка спинальної анестезії займає лише кілька хвилин. Дія наркозу настає відразу після введення місцевого анестетика та, можливо, опіоїду, і спочатку помітна через відчуття тепла в ногах і сідницях.
Тривалість спинальної анестезії залежить насамперед від вибору ліків, які вводяться в простір ЦНС, в якому розташовані спинний мозок і спинномозкові нерви. Вони в свою чергу залежать від тривалості процедури, обсягу, в якому проводиться спинальна анестезія, і її можна змінювати. Анестезіолог може оніміти відповідні частини тіла за 1,5 до 3 годин.
тверезість
тверезість пацієнта - один важлива вимога для виконання спинальної анестезії. Зробив пацієнт За 6 годин до процедури У будь-якому випадку, лікар повинен утриматися від спинальної анестезії, якщо він щось спожив.
Причиною цього є те, що під час спінальної анестезії завжди можуть виникати ускладнення, і пацієнта необхідно знеболити. Знаходяться під наркозом деякі функції тіла відключені, так само перистальтика в травному тракті. Крім того, м'яз сфінктера між шлунком і стравоходом розслаблений, так що вміст шлунка може повернутися в стравохід під час лежання. Шлункова кислота може викликати там запалення.
Шлунковий сік також може потрапляти через стравохід у трахею. Оскільки пацієнт не може кашляти під час наркозу, відсутній власний захисний рефлекс організму, щоб корозивна шлункова кислота та частинки їжі легко потрапляли до легенів. Тут також низьке значення рН кислоти викликає запалення. Така постнаркотична пневмонія зустрічається лише в одному з 10 000 випадків хворих на голодування. У пацієнтів, які їли або курили перед наркозом, ймовірність збільшується в багато разів.
Вам потрібен сечовий катетер?
Чи потрібно вставляти сечовий катетер у складі спинальної анестезії, головним чином залежить від запланованої процедури та звичок лікарів. Наприклад, сечовий катетер є дуже поширеним для кесаревого розтину, тоді як катетер часто не можна застосовувати при ортопедичних або травматологічних операціях на нижній кінцівці. У будь-якому випадку сечовий катетер буде вставлений лише після того, як спинальна анестезія почала працювати, так що навряд чи щось із самої системи повинно бути помітним.
Особливий випадок - це ускладнення спинальної анестезії - в деяких випадках затримка сечі може статися як побічний ефект від наркозу. Хоча це, як правило, оборотно протягом кількох годин до кількох днів, тимчасова установка постійного катетера необхідна для того, щоб сечовий міхур спорожнявся.
Детальніше по темі: Як лікується затримка сечі
дозування
Не існує єдиного дозування для спинальної анестезії. Це тому всі по-різному реагують на ліки. Це може бути пов'язано з різним фізичним ростом або індивідуальними моделями реакцій.
Однак анестезіологи чудові домагається, щоб дозування була максимально низькою для протидії небезпечним побічним ефектам. Найчастіше використовуються місцеві анестетики:
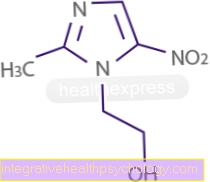
- Бупівакаїн (4-20 мг)
- Лідокаїн (50-75 мг)
- Ропівакаїн (10-15 мг)
На сьогодні опіоїди дають додатково до місцевих анестетиків. Причиною цього є те, що ви все ще можете домогтися тривалої безболісності за допомогою менших доз місцевих анестетиків. Типовими опіоїдами для спінальної анестезії є:
- Фентаніл (20-25 мкг)
- Суфентаніл (2,5-10 мкг)
Чи є альтернативи спинальній анестезії?
Спинальна анестезія тісно пов’язана з епідуральною анестезією з точки зору її здійснення та ефекту. Всі втручання, при яких полегшення болю досягається за допомогою спінальної анестезії, також можна проводити за допомогою епідуральної анестезії.
Однак при терапії болю в дні після операції існує більший ризик втрати мозкової води при SPA. Ризик поширення інфекції через спинний мозок також вище. Тому для постійної терапії болю слід застосовувати епідуральну анестезію.
Усі операції та обстеження, для яких може застосовуватися спинальна анестезія, також можуть проводитися під загальним наркозом, за умови, що немає спеціальних протипоказань. Дивитися також: Анестезія
Спинальна анестезія vs. КПК
Щоб можна було порівнювати обидві форми наркозу, необхідно враховувати процедуру та бажаний ефект. Обидві процедури мають спільне те, що, на відміну від загальної анестезії, пацієнт все ще прокидається. Це має перевагу в тому, що, з одного боку, можна уникнути небезпечних ризиків загальної анестезії, а з іншого - легше співпрацювати з пацієнтом.
Спинальна анестезія показана при незначних операціях на нижній половині тіла. Користується тим, що пацієнт більше не відчуває локального болю після такої анестезії, а також не може довільно скоротити свої м'язи. Це значно спрощує операцію і зменшує ризик травмування пацієнта.
З іншого боку, епідуральна анестезія є поширеним засобом у терапії болю. Залежно від дозування анестетика може впливати рівень наркозу. При низькій концентрації наркозу блокуються в основному тонкі нервові волокна, які відповідають за передачу болю. Тільки за допомогою більш високих доз лікар може досягти тимчасового паралічу м’язів за допомогою цієї анестезуючої методики. Це тому, що рухові нервові волокна значно товщі, ніж сенсорні.
Сама процедура також відрізняє спинальну анестезію від епідуральної анестезії. При спинальній анестезії анестетик виділяється в нервову воду ( Лікер) вводили. Нервова вода оточує всі нервові волокна спинного мозку, завдяки чому анестетик може швидко поширюватися і ефект відповідно встановлюється швидко. Це можна зробити всього за кілька хвилин.
Перебуваючи в спинальній анестезії, важкі менінги ( Дура матер) має проколоти для того, щоб потрапити до нервової рідини, анестезіолог дає знеболюючий засіб у так званій епідуральній анестезії Епідуральний простір. Це оточує тверду речовину і в основному містить судини. На відміну від спинальної анестезії, анестезія досягає нервових волокон набагато повільніше, так що бажаний ефект настає лише із запізненням. Як правило, тривалість часу становить не більше 15 хвилин. Крім того, лікар рідко паралізує нижні кінцівки, оскільки такий ефект виникає лише при висококонцентрованих анестетиках.
Ви можете знайти набагато більше інформації в нашій темі: Епідуральна анестезія
Спинальна анестезія vs. загальний наркоз
Ці два типи наркозу часто рекомендують пацієнтам для процедур на нижній половині тіла. Але якого з них вибрати? Обидва способи мають переваги та недоліки, які є результатом різних підходів до наркозу.
При спинальній анестезії анестетик вводиться в нервову рідину в області поперекового відділу хребта ( Лікер) дано. Це протікає навколо нервових волокон спинного мозку, завдяки чому наркоз починається швидко і забезпечує місцеву свободу від болю та неможливості рухатися. При спінальній анестезії важливо, щоб пацієнт залишався повністю неспаним. Це має перевагу в тому, що пацієнт може, при необхідності, співпрацювати під час операції та просто повідомляти про своє самопочуття. Однак, однак, це також є недоліком, оскільки більшість пацієнтів неохоче переживають операцію на власному тілі. У важких випадках це може призвести до психологічних наслідків шкоди.
При загальній анестезії пацієнт не помічає операції. При цьому методі пацієнту перед процедурою вводять знеболюючий засіб або внутрішньовенно, або через газ в легені. Це забезпечує безболісність, сон і амнезію. Це означає, що пацієнт забуває про все, що сталося незабаром після операції. Це набагато полегшує процедуру, особливо для тривожних людей.
Оскільки організм значно сповільнює дихання під час загальної анестезії, пацієнта під час операції необхідно провітрити. Зазвичай це робиться через тонку трубку (трубочку), яку вставляють у дихальну трубу через рот або ніс. Заздалегідь дають засіб для розслаблення гортані. Це запобігає травмуванню голосових зв’язок або верхніх дихальних шляхів. Однак інтубація може травмувати ясна, зуби або голосові зв’язки. Під час операції анестезіолог постійно контролює стан наркозу, а також пульс, артеріальний тиск та рівень кисню. Залежно від ситуації він може реагувати на порушення на різних лікарських засобах. Незадовго до закінчення процедури анестезіолог зменшує дозу анестетика, щоб пацієнт повільно прокинувся. Через амнезію пацієнт не знає про видалення трубки та операційної.
Підсумовуючи, спинальна анестезія - це варіант, який страждає набагато меншими ускладненнями. Однак для багатьох пацієнтів той факт, що вони все ще прокидаються під час процедури і активно стають свідками операції, є достатньою підставою, щоб вибрати загальний наркоз.
Наскільки болюча спинальна анестезія?
З мозку спінальної анестезії до спинальні анестезуючі процедури почула, вона має різні способи уникнення та боротьби з болем розглянути. На місці проколу на спині все буде низхідні нервові волокна знеболюютьщоб вони більше не могли керувати болем. Також моторні волокна стати паралізованим. Пацієнт відчуває себе, незважаючи на те, що він прокинувся і повністю усвідомлений під час процедури, без болю.
Який звичайно легкий біль викликано те, що Прокол у спині, що, однак, і після місцева анестезія здійснюється. Якщо під час операції виникає біль в області наркозу, анестезіолог може в будь-який час Вводять необхідну дозу анестетика. Через пряму доступність нервових волокон відбувається ефект дуже швидко і біль знову зменшиться. Навіть після операції Спинальна анестезія пропонує переконливу свободу від болю, оскільки існує можливість повторного введення.
Однак спинальна анестезія також є не зовсім вільний від побічних ефектівякі іноді також викликають біль. Це включає Біль у спині а також рідкісні т. зв постспінальний головний біль. Якщо це призведе до небажаних ефектів, може зазвичай швидко протидіють стати. До цього додаються класичні ризики, які тягне за собою кожна інвазивна процедура, наприклад Інфекція місця ін’єкції або Утворення синців. Біль теж виникає тут, але і це теж самообмежуючий є.
Деякі люди перебувають під регіональною анестезією скептично навпаки, як вони не можуть уявити, як, наприклад, людина в стані неспання Додаткова хірургія може переживати без болю. Загалом, слід зазначити, що спинальна анестезія застосовується до бажаних областей тіла відсутність болю під проколом можуть виникнути. Дослідження навіть показали цю процедуру знеболення також корисний для післяопераційного болю є. Пацієнти повідомили про менший біль після цього типу наркозу порівняно із загальною анестезією та змогли швидше відновитися.
Так спинальна анестезія - це одне безпечний і простий в управлінні спосібщо в багатьох втручаннях звичайно використовується.
Ускладнення
Оскільки спинальна анестезія також паралізує нервові волокна, що контролюють вегетативні функції в організмі, тут зазвичай виникають проблеми. Часто кровоносні судини в знеболених частинах тіла вже не можуть нормально скорочуватися, що призводить до падіння артеріального тиску. Щоб протидіяти цьому, анестезіолог дає рідину за допомогою настою та надає підтримуючі судинозвужувальні ліки. Якщо анестезуючий ефект вщухає, ця проблема знову зникає. Окрім гіпотонії, сечовий міхур часто не в змозі спорожніти належним чином, що може призвести до накопичення сечі в сечовому міхурі, що вимагає тимчасового введення сечового катетера. Більшість випадків ця проблема вирішується сама собою. .
Значно більш небезпечним ускладненням є кровотеча в області спинномозкового каналу. Частіше це трапляється у пацієнтів, які мають схильність до кровотеч або після прийому ліків, що розріджують кров. Така кровотеча може утворювати гематоми, які здавлюють нервові волокна і тим самим призводять до пошкодження тиску. У вкрай рідкісних випадках це ускладнення може призвести навіть до параплегії.
Детальніше по темі: Xarelto®
Як і у всіх інвазивних процедурах, голка паличка під час спинальної анестезії може призвести до зараження. Насправді інфекції є рідкістю при спинальній анестезії.
Неврологічні ускладнення в розумінні пошкодження спинного мозку або нервів - хоча і бояться - теж дуже рідкісні.
З іншого боку, частіше зустрічаються досить неприємні так звані постпункційні головні болі та біль у спині після проколу.
Детальніше по темі: Ускладнення спінальної анестезії
Який біль у мене після цього?
Залежно від застосованих анестетиків, спинальна анестезія усуває біль в частинах тіла на рівні місця проколу та під ним протягом приблизно 1,5–6 годин. Тільки відчуття тиску і руху частин тіла все одно повинні бути неушкодженими. Тим не менш, спинальна анестезія також може мати хворобливі побічні ефекти.
Біль у спині після наркозу навколо рівня пункції є досить поширеною. Біль може випромінюватися в ноги або вище спини. Вони можуть тривати деякий час, але зрештою є обмежуючими - через кілька днів біль зазвичай стихає, не залишаючи тривалого дискомфорту. У більшості випадків болі в спині після спинальної анестезії нешкідливі, але все ж слід згадати під час наступного відвідування.
Ще одне типове ускладнення після спинальної анестезії - головний біль.Вони називаються пост-спинальними або постпункційними головними болями, і, як і постпункційні болі в спині, зазвичай покращуються через кілька днів, не залишаючи постійних пошкоджень.
головний біль
Головні болі після спинальної анестезії, на жаль, є типовою проблемою процедури, а медичні фахівці говорять про постспінальні головні болі, які залежно від визначення описуються у 0,5-18% пацієнтів і виникають в середньому через два дні після спинальної анестезії. Молоді жінки часто страждають від головного болю.
Походження головних болів можна пояснити анатомічними умовами в хребті та навколо мозку. При спинальній анестезії проколюються тверді мозкові оболонки (тверда мозкова оболонка), яка також покриває спинний мозок у хребті. Вода головного мозку розташована в просторі, який оточений жорсткими менінгами (Лікер). Прокол може травмувати тверду речовину настільки, що вона не зажила протягом декількох днів. Коли більше ЧСС втече, ніж організм виробляє, тиск у просторі ЦНС падає. Зустрічається синдром втрати ЦНС, який вважається причиною головного болю після спинальної анестезії.
Це різні механізми, які викликають головний біль. Негативний тиск викликає розтягнення чутливих нервових волокон і структур, що викликає біль. З цією метою мозок може ковзати вниз всередині черепа, через що венозні судини стискаються. Як результат, кров вже не може достатньо стікати і, таким чином, викликати підвищення внутрішньочерепного тиску. Це також викликає сильний головний біль. Це також пояснює, чому біль краще при лежанні, ніж при сидінні або стоячі. Також обговорюється нормативне розширення судин. Поєднання всіх механізмів, ймовірно, відповідає за головний біль.
Тепер, однак, слід сказати, що післяспінальні головні болі мають надзвичайно хороший прогноз і зазвичай проходять самостійно, не залишаючи постійних пошкоджень. Лікування зазвичай полягає у прийомі класичного ліки від головного болю (ібупрофен, парацетамол, ...), а також постільному режимі та достатньому споживанні рідини.
Якщо головний біль зберігається, можна припустити, що витік не закрився сам по собі. У цьому випадку можна закрити витік ЦНС кров’яним пластиром, виготовленим з кількох мілілітрів аутологічної крові. Коагуляція крові закриває отвір на шкірі спинного мозку, так що може утворюватися достатня кількість нової води і біль може стихати.
Використання спеціальних голок може зменшити ймовірність виникнення головних болів після спинальної анестезії. Важливо, щоб ви поцікавились у анестезіолога під час консультації перед спинальною анестезією, чи страждали раніше від такого типу головного болю, оскільки це, швидше за все, рецидиви, і може бути обраний інший метод наркозу.
Більше інформації читайте на: Синдром втрати ЧСС.
Біль у спині
На жаль, біль у спині є поширеним побічним ефектом спинальної анестезії - до 10% пацієнтів страждають цими симптомами. Через це анестезіологи можуть прийняти рішення проти процедури, якщо пацієнт страждає від хронічного болю в спині.
Причина скарг ще не з'ясована до кінця, і точне виділення на анестезіологічну процедуру, операцію чи положення під час процедури зазвичай неможливо. Хороша новина, однак, полягає в тому, що біль у спині триває лише кілька днів, а потім стихає.
Біль у спині після спинальної анестезії також може виникати в поєднанні з постпункційним головним болем. Вони також можуть бути симптомом так званих «минущих неврологічних симптомів» (ТНС) - досить рідкісного ускладнення місцевих анестетиків, які надають токсичну дію на нервові волокна. Біль виникає протягом декількох годин після застосування спинальної анестезії і стихає протягом доби без будь-яких наслідків. Неврологічні збої та лихоманка - класичні супроводжуючі симптоми ТНС.
Нарешті, біль у спині після пункції також може вказувати на інфекцію в місці проколу. Іншими ознаками цього можуть бути неврологічні збої, підвищення температури та почервоніння місця проколу. Однак інфекції під час спинальної анестезії є дуже рідкісним ускладненням.
Довгострокові наслідки
Тривалих наслідків, безпосередньо пов'язаних зі спинальною анестезією, не виникає. Як уже було описано в „Ризиках”, небажані побічні ефекти місцевих анестетиків з часом зникають і зазвичай не завдають постійної шкоди. Травми нервів, такі як ті, що спричинені травмами голкою, зустрічаються вкрай рідко. З одного боку, це пов’язано з тим, що спинальна анестезія стала тепер звичайною процедурою, яка часто практикується в клініках і, таким чином, демонструє високий рівень безпеки через досвід. Крім того, округлі голки використовуються для спинальної анестезії, щоб мінімізувати ризик отримання травми. Якщо пошкодження нервів відбувається через механічне подразнення, це може мати довгострокові наслідки. До них, насамперед, відноситься втрата чутливості шкіри в обмежених місцях. Параліч або навіть параплегія не слід очікувати, якщо проводити належним чином. Бактеріальні інфекції можуть завдати великого постійного пошкодження спинномозкового каналу або центральної нервової системи. Стерильна робота запобігає подібним ускладненням.
Детальніше про довгострокові наслідки спінальної анестезії
Протипоказання
Є в оцінці, яка з існуючих анестезуючих процедур підходить для конкретної процедури та пацієнта, деякі протипоказанняякі виступають проти застосування спинальної анестезії. Абсолютні протипоказання, для якого спінальну анестезію ні за яких обставин не слід проводити, можна отримати з відносні протипоказання розрізняти. Обов’язково тут Переваги і недоліки ретельно зважували один одного.
Одним з найпоширеніших протипоказань є різні порушення згортання. ці можуть вроджений бути чи іншим свідомо спричинене медикаментами стати. В останньому випадку знижена згортання крові може бути віднесена до Припиніть приймати ліки скасуйте, залежно від використовуваного агента, кілька годин (Гепарин) до більш ніж тижня до спинальної анестезії повинні бути припинені. Однак одна є погана згортання крові є абсолютним протипоказаннямоскільки є кровотеча навколо спинного мозку та ін Параліч може прийти.
Спинальна анестезія також абсолютно протипоказана наявна бактеріальна інфекція. До них відносяться інфекції, що вражають весь організм як сепсис, а також місцеві інфекційні події, що відбуваються в місці проколу. Наприклад, a сильні прищі на спині слід розглядати як протипоказання.
Ще одна важливі протипоказання для застосування спинальної анестезії є наявність а алергія проти місцевих застосовуваних анестетиків, про які ви обов'язково повинні сказати анестезіологу в підготовчій розмові.
Так само і новобранців підвищення внутрішньочерепного тиску протипоказання. Якщо це встановлено, воно настане дуже ймовірно, що сильний головний біль після наркозу, тому вам слід вибрати іншу процедуру тут. Крім того, говорить і так званий, який вже відбувся постспінальний головний біль проти спинальної анестезії.
Як останній абсолютне протипоказання є Гіповолемія дзвонити, так а Виснаження обсягу зі зменшенням циркулює в ланцюзі Кількість крові.
На відміну від раніше згаданих протипоказань, використання спінальної анестезії є за наявності відносних протипоказань можливо, можливопісля зважування ризику та користі на користь пацієнта.
До відносні протипоказання спинальна анестезія хронічні болі в спині або хвороба Марі-Штрюмпеляв яких хребет жорсткість. Клапанна хвороба серця, один звужений аортальний клапан (Стеноз аортального клапана) та а підвищення артеріального тиску в легеневому кровообігу також можуть бути протипоказання.



.jpg)